
在诊断环节,传统CAP诊断依赖胸片的“肺部浸润影”标准,但新指南首次将肺部超声(LUS)纳入推荐工具,明确其作为胸片的合理替代方案。这一调整基于LUS在精准性与便捷性上的优势:其可实时识别实变、
此外,在基层医疗或床旁场景中,超声设备普及率高于胸片,可缩短诊断时间。不过指南也强调,肺部超声无法完全替代胸部X光片,胸片能发现超声难以识别的
抗生素滥用是CAP治疗的核心争议点,新指南基于病毒检测结果与患者分层提出更精细的用药策略。对于上呼吸道病毒检测阳性且无合并症的门诊患者,指南明确不建议经验性使用抗生素,以减少耐药风险;而有合并症或需住院的患者(无论病毒检测结果如何),均建议使用抗生素,因为细菌-病毒共感染率高达25%-30%。
在疗程方面,非重症患者(包括门诊及住院)达到临床稳定(体温≤37.8℃、心率≤100次/分、呼吸频率≤24次/分、氧饱和度≥90%)后,抗生素使用最短3天、最长5天。这一调整基于多项研究,结果显示缩短疗程不增加复发率且可降低耐药风险;重症患者仍需至少5天疗程,具体根据病原体与临床反应调整。同时研究数据显示,非重症、低风险的CAP患者,全程口服β内酰胺类抗生素与静脉用药的疗效没有显著差异,这为早期序贯口服治疗、缩短住院时间提供了有力依据。
在抗生素用药方案上,目前指南与真实世界研究数据保持一致,住院患者首选β内酰胺类药物联合大环内酯类药物。这一组合的疗效优于β内酰胺类单药、氟喹诺酮类单药,以及β内酰胺类联合
结合现有所有研究,使用激素需满足呼吸衰竭出现不足24小时、未行机械通气、接受无创通气支持、氧合指数低于300、C反应蛋白超过204mg/L、排除流感感染,且能在重症监护区域严密监测血糖等条件,用药方案推荐
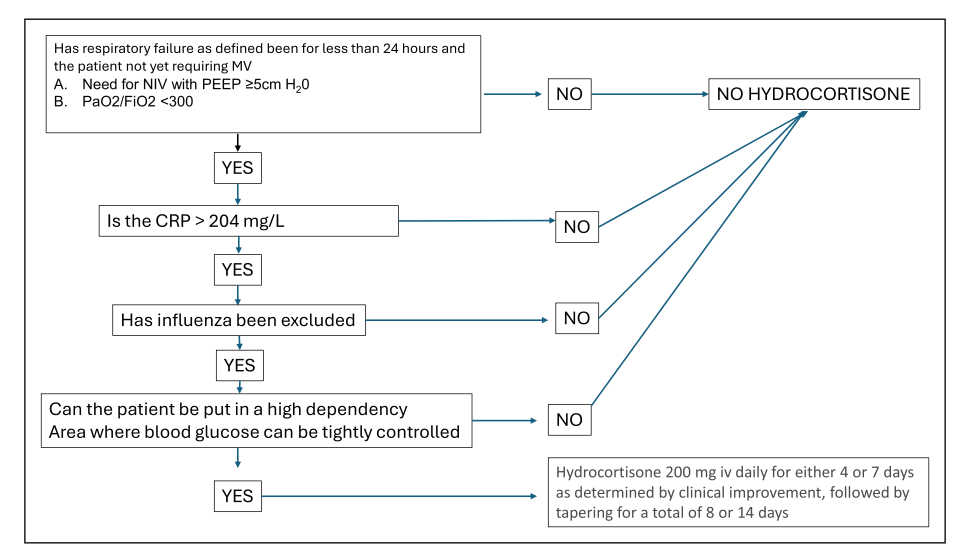
图1 CAP糖皮质激素使用决策流程图
病原学检测技术近年来发展迅速,多重PCR、宏基因组二代测序等手段大幅提升了病原体检出率,但多项随机对照研究证实,这些精准检测手段并未降低患者死亡率、缩短住院时间,也没有有效减少抗生素暴露。
虽然多重PCR能让靶向治疗更精准,却无法改变临床结局;宏基因组二代测序在ICU重症患者中检出率更高,可指导抗生素降阶梯治疗,但成本高昂、资源消耗大,暂不适合常规临床应用。而C反应蛋白和
整体来看,CAP诊疗虽已取得诸多进展,但最优治疗方案仍未明确。新版ATS指南规范了影像学诊断、抗生素疗程及糖皮质激素使用边界,强调病毒阳性时不可盲目停用经验性抗生素。未来需开展更多高质量研究,平衡抗生素管理与患者安全,为CAP个体化诊疗提供更充分的证据支持。
参考文献:Edland B, Waterer GW. Recent advances in the diagnosis and management of community-acquired pneumonia. Curr Opin Pulm Med. 2026 May 1;32(3):188-194. doi: 10.1097/MCP.0000000000001246. Epub 2026 Jan 23. PMID: 41603097.
